Cliquez sur la photo pour visualiser le diaporama
Étudier à l’hôpital : externat et internat
En France, la formation des médecins fait partie des études supérieures les plus longues. Le décret du 23 février 1802, concernant la formation des médecins destinés à travailler dans les hôpitaux et hospices civils, crée l’externat et l’internat. Il précise et confirme le rôle des internes : il apparaît nécessaire de faire aider les médecins chefs de service par de futurs médecins, qui acquièrent une formation pratique par la même occasion.
Après avoir validé leurs années d’externat, ils sont soumis à une période de pratique supervisée durant leur internat. Les concours sont, dans un premier temps, réservés aux hommes. Il faut attendre deux arrêtés pour que les femmes puissent concourir à l’externat (1882) et à l’internat (1885) des hôpitaux de Paris.
Augusta Klumpke est la première femme reçue au concours d’internat des hôpitaux de Paris en 1886. Blanche Edwards qui se présente la même année est, quant à elle, nommée interne provisoire.
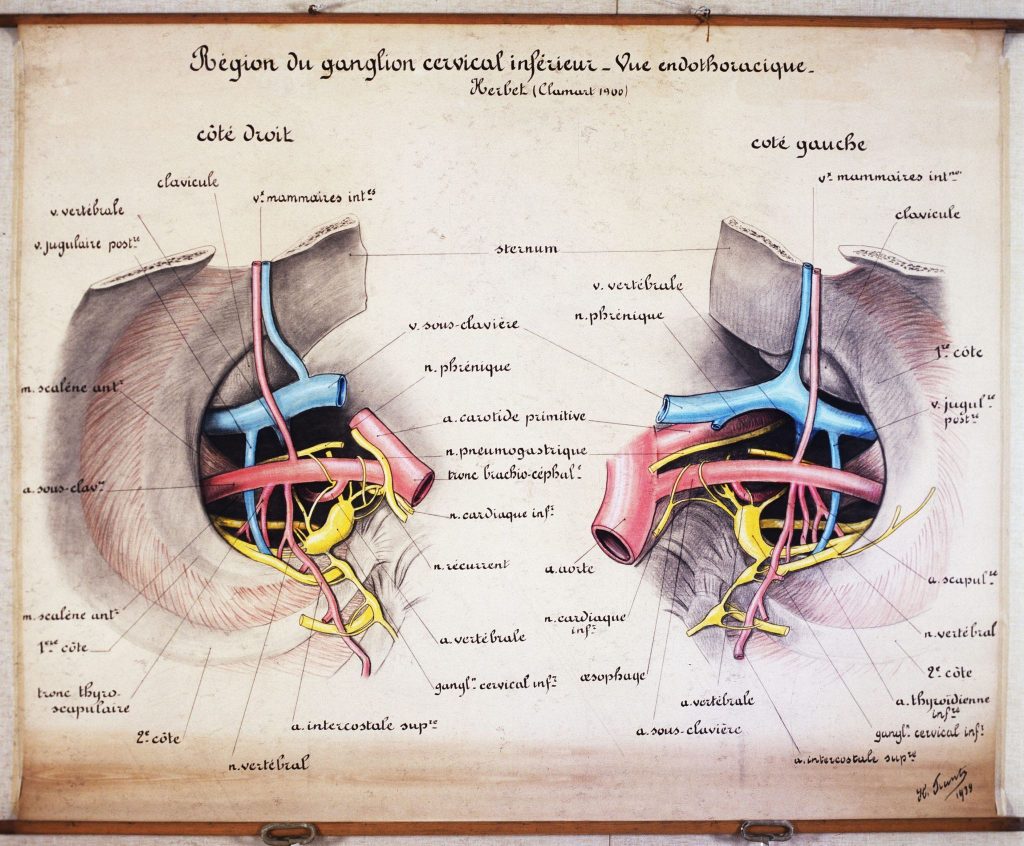
L’enseignement théorique est abordé dans des salles de cours aménagées dans l’hôpital. Afin de rendre les leçons plus explicites, des supports pédagogiques sont créés pour permettre de visualiser des descriptions complexes. Les planches anatomiques constituent le support d’enseignement privilégié. Elles représentent les différentes parties du corps humain, ainsi que les pratiques chirurgicales. Leur grande taille leur permet d’être vues par tous les étudiants présents dans l’amphithéâtre.
L’hôpital Saint-Louis se dote d’un outil pédagogique original. En 1867, le Dr Lailler demande à Jules Baretta, artiste mouleur de fruits en carton-pâte, de réaliser des moulages de parties du corps atteintes de lésions dermatologiques, classés par pathologies. 4 807 moulages sont ainsi conservés au Musée des moulages créé en 1885, situé dans l’enceinte de l’hôpital, qui viennent compléter les planches anatomiques pour l’enseignement de la médecine.
Avec la médicalisation des hôpitaux et la spécialisation des praticiens, le nombre de places ouvertes au concours de l’internat a considérablement augmenté au fil des ans : d’une vingtaine de places à sa création, il passe à une quarantaine sous le Second Empire, près de 80 à la fin de la Seconde guerre mondiale pour s’élever, en 2001, à 333 places. Aujourd’hui , l’Assistance publique – Hôpitaux de Paris (AP-HP), supervise chaque année la formation pratique de milliers d’internes, dont près de 3 000 exercent dans ses services hospitaliers. En France, un médecin sur cinq est formé dans l’une des facultés associées aux hôpitaux de l’AP-HP.
La photographie sur plaques de verre est également utilisée comme support de cours pour étudier des vues microscopiques de lésions ou des symptômes particuliers de maladies prises au microscope.
Accoucher à l’hôpital
Il y a encore un siècle, l’accouchement se déroulait essentiellement à domicile. Seules les filles mères et les indigentes se résignaient à accoucher à l’hôpital, où la mortalité était très élevée, notamment à cause de la fièvre puerpérale. Le changement est progressif et tardif : 50% des femmes accouchent en milieu hospitalier en 1950 contre près de 100% aujourd’hui. Avec le développement des techniques obstétricales, l’hôpital représente un gage de sécurité.
Pendant longtemps, la pratique de l’accouchement est un savoir oral. À partir du XVIIe siècle, une nouvelle conception se développe, axée sur la survie de la mère et de l’enfant. La nécessité de médicaliser l’accouchement et de former des professionnels à cette pratique apparaît, conduisant à la mise de place de formations et d’écoles spécialisées.
Un premier « service d’accouchement » spécialisé est attesté à l’Hôtel-Dieu en 1348 (on parle de la « ventrière des accouchées »), mais la première véritable école de formation est la maternité de Port-Royal. L’établissement, fondé en 1795 sur l’ancienne abbaye de Port-Royal, accueille d’abord un service d’allaitement et prend le nom de Maison d’allaitement.
En 1814 y sont transférés les services d’accouchement de l’Oratoire, ainsi que l’école des sages-femmes créée en 1802. Cette école a une vocation nationale : son règlement interne, ses méthodes et le contenu de son enseignement en font un modèle pour les écoles départementales qui adoptent la même organisation. La formation en internat est ouverte aux femmes âgées de 18 à 35 ans. D’une durée d’un an en 1807, puis de 2 ans en 1893, elle dispense aux futures sages-femmes un savoir théorique et pratique. Le règlement interne est très strict : l’emploi du temps des élèves est partagé entre les cours, les soins, les prières et les distractions. En plus de leur inculquer un savoir médical, on assigne aux sages-femmes un rôle moral qui leur donne une véritable place dans le monde médico-social du XIXe siècle.
Métier exclusivement féminin à l’origine, la profession de sage-femme est pratiquée par des hommes depuis les années 1980 : on parle désormais de maïeuticien et maïeuticienne.
Par arrêté du 18 octobre 1881 est créé un nouvel ordre de praticiens hospitaliers : celui des accoucheurs des hôpitaux, ancrant ainsi le développement de l’accouchement en milieu hospitalier.
Avant la professionnalisation
Jusqu’à la fin du XIXe siècle, soigner est un art essentiellement pratiqué par les religieuses. Dès le XIIIe siècle, les soeurs augustines s’occupent des malades de l’Hôtel-Dieu. Elles représentent l’une des principales congrégations religieuses hospitalières actives dans les hôpitaux de la Charité, Beaujon (dans sa première implantation à Paris), Lariboisière et Saint- Louis. Les religieuses vouent leur vie aux soins apportés aux malades, traités essentiellement sous l’angle de la santé spirituelle.
Confession, jeûne, oraison, aumône et autres oeuvres vertueuses permettent seuls la guérison. Le mouvement de laïcisation amorcé en 1878 amène au départ progressif des religieuses des hôpitaux, où elles n’occupent généralement plus que les postes de surveillance. Sont alors formées de véritables professionnelles laïques pour une prise en charge médicale des malades et pour leur prodiguer les soins nécessaires à leur guérison.
Le métier d’infirmier, essentiellement exercé par des femmes à son origine, d’où l’utilisation très courante du féminin, a connu de profondes transformations et évolutions tout au long du siècle dernier. Figure indissociable du monde médical et des hôpitaux d’aujourd’hui, ce n’est qu’au début du XXe siècle que l’on commence véritablement à définir ce qu’est une infirmière, ses missions, et qu’on lui attribue un véritable statut.
Du fait de la laïcisation des hôpitaux de Paris, un important déficit en personnel soignant se fait sentir. À cette époque, aucune véritable formation n’existe : on embauche sans réellement se préoccuper de leurs compétences, des filles de la campagne, des enfants assistées, des femmes âgées attendant leur entrée à l’hospice ou encore des jeunes filles sans famille.
L’infirmière du XIXe fait office de femme à tout faire dans l’hôpital : elle s’occupe à la fois de dispenser les soins aux malades, mais aussi de faire le ménage et de laver le linge. Il faut attendre la fin des années 1870 et la Troisième République, pour prendre conscience du besoin d’un personnel qualifié dans les hôpitaux pour apporter les soins appropriés aux malades. Cette prise de conscience débouche sur la création d’écoles de formation.
Dans les années 1870, le Dr Désiré Magloire Bourneville, médecin de l’Assistance publique, entreprend d’améliorer l’instruction du personnel infirmier : il créé en 1878 des cours municipaux pour former le personnel soignant.
La création des écoles d’infirmières
La circulaire du 28 octobre 1902 qui encourage fortement la création d’écoles de formation, précise la définition de l’infirmière : « L’infirmière telle qu’on doit la concevoir est absolument différente de la servante employée aux gros ouvrages de cuisine, de nettoyage, etc. Elle est réservée aux soins directs des malades ; c’est la collaboratrice disciplinée, mais intelligente, du médecin et du chirurgien ; en dehors de sa dignité personnelle qu’il est essentiel de sauvegarder, elle doit éprouver une légitime fierté d’un état que relèvent à la fois son caractère philanthropique et son caractère scientifique. »
Des écoles d’infirmières municipales existent déjà avant la parution de cette circulaire : dès 1878, elles forment également des servantes et des aides-soignants. Les règles d’hygiène, les notions en petite pharmacie et l’apprentissage de l’art des pansements leur permettent d’apporter tous les soins nécessaires aux femmes en couches et aux enfants.
En 1907 ouvre l’école d’infirmières de l’Assistance publique dans l’enceinte de l’hôpital Salpêtrière. Le règlement de l’école reprend les propositions données dans la circulaire de 1902 sur l’hébergement des élèves, ainsi que sur les modules de formation et le recrutement. Les postulantes doivent être âgées de 18 à 30 ans, avoir de bonnes capacités intellectuelles ainsi qu’une bonne condition physique. La scolarité, d’une durée de 2 ans, est gratuite : en échange, les élèves s’engagent à servir l’Assistance publique en travaillant dans un de ses hôpitaux pendant un certain nombre d’années.
Les élèves suivent un enseignement théorique la 1re année, puis un stage pour la mise en pratique la 2nde année. Le temps de loisirs et de repos est également prévu dans le règlement, l’internat ne devant pas être « rigide et morose ». Cette école ne remet pas en cause la création des écoles municipales : on parlera ainsi des « bleues » (en référence au manteau bleu des nouvelles élèves) et des « municipales » pour distinguer l’origine des infirmières. Dans les années suivantes, des écoles ouvrent dans les hôpitaux de la Pitié, Lariboisière, Bicêtre ou encore à l’hôpital Franco-Musulman (aujourd’hui Avicenne).
Des Instituts de formation en soins infirmiers (IFSI) sont créés en 1992. On y obtient un diplôme d’État d’infirmier délivré par le ministère de la Santé et des Sports et ministère de l’Enseignement supérieur et de la Recherche.
L’Assistance publique développe d’autres écoles de spécialisation dans les années 1930-1940 : école de radiologie et école d’assistantes sociales (1945), école de massage-kinésithérapie pour la rééducation (1946).
Le personnel encadrant les soignants
Désireuse de s’adapter aux changements auxquels sont confrontés les hôpitaux, l’Assistance publique a cependant mis du temps à ouvrir une école des cadres, le principe d’ancienneté étant fortement ancré au sein de l’institution avec l’idée que ce sont l’âge et l’expérience qui font les surveillantes. Le rôle spécifique du cadre infirmier est reconnu par décret en 1943, complété par deux décrets en 1958 instituant un enseignement spécifique et deux certificats de cadres infirmiers.
Ce n’est que dans les années 1960 que l’Assistance publique décide de mettre en place une école des cadres, pour répondre aux nouvelles méthodes de travail et de gestion qui font leur apparition à l’hôpital. L’Assistance publique va progressivement élargir ses formations à toutes les fonctions cadres hospitalières, et développer la formation continue.
L’école des cadres hospitaliers de l’Assistance publique (ECH), nommée aujourd’hui Institut de formation des cadres de santé (IFCS), est créée en 1962. D’abord installée dans un bâtiment annexe de l’école des infirmières de l’Assistance publique, elle emménage dans de nouveaux locaux, sur le même site, en 1966. Elle est chargée de former les surveillantes soignantes et les monitrices d’écoles d’infirmières aux connaissances nécessaires à l’aménagement, à l’organisation des services et à l’optimisation de leur fonctionnement. Elle évolue vers un centre polyvalent de formation des équipes de travail non seulement des services de soins, mais également des métiers administratifs, techniques et ouvriers. Cette école des cadres a ainsi élargi ses formations en s’adaptant aux nouvelles spécialités qui voient le jour dans les années 1980-1990 : radiologie, préparateurs en pharmacie…
En 1975, l’Assistance publique poursuit le développement de son offre de formation en signant une convention de partenariat avec l’université Paris IX Dauphine, qui débouche sur la création de l’Institut d’enseignement supérieur de cadres hospitaliers (IESCH) situé sur le site de l’hôpital Pitié-Salpêtrière.
Ces écoles ont permis l’émergence d’une élite professionnelle, formée à l’adaptation, au changement et à un management hospitalier de qualité.
En 1958, la loi Debré rapproche les hôpitaux et les facultés de médecine en créant les centres hospitalo-universitaires (CHU).






![Partie de jeux de croquet et de ballon, [1909].](https://blogs.aphp.fr/wp-content/blogs.dir/113/files/2020/09/5_3Fi3_39_SALPETRIERE_IFSI_057_R-300x212.jpg)




![Salle de mise en bouteille du lait, [s.d.].](https://blogs.aphp.fr/wp-content/blogs.dir/113/files/2020/09/11_3Fi3_25_MATERNITE_110_R-300x206.jpg)

![Le Pr Walther entouré d'infirmières, [1914-1918].](https://blogs.aphp.fr/wp-content/blogs.dir/113/files/2020/09/13_28Z08_R-300x190.jpg)
![Un groupe d'infirmières, [1948-1959].](https://blogs.aphp.fr/wp-content/blogs.dir/113/files/2020/09/14_11Fi-Ecole-des-infirmieres-059_R-300x218.jpg)
![Service du Dr Moeau (au premier rang au centre) [1935-1936].](https://blogs.aphp.fr/wp-content/blogs.dir/113/files/2020/09/16_7Fi1_CORTET_05_R-300x210.jpg)